Питание малыша

Согласно последним исследованиям, раньше 4-6 месяцев жизни организм ребенка не готов к усвоению другой пищи, кроме грудного молока (или молочной смеси). Раннее введение прикорма (ранее 4 месяцев) часто вызывает дисфункции желудочно-кишечного тракта в виде болей в животе, кишечных колик, срыгиваний, рвоты и расстройства стула. Отмечены случаи, когда ранний прикорм (особенно при несоблюдении правил его введения) провоцирует серьезный срыв пищеварительной системы и ребенку требуется длительное лечение. Другим частым осложнением раннего введения прикорма являются аллергические реакции в виде кожной сыпи, но иногда развиваются длительно текущие и трудно поддающиеся лечению аллергические болезни: атопический дерматит, бронхиальная астма и др. В случае раннего прикорма страдает и иммунная система ребенка: появляется склонность к частым инфекциям.
Кроме того, если у ребенка еще не созрели механизмы глотания густой пищи, он может и подавиться, могут возникнуть срыгивания, рвота, отрицательное отношение к кормлению, опасность вдыхания такой пищи.
Также раннее введение прикорма при грудном вскармливании уменьшает частоту кормлений грудью, что приводит к уменьшению лактации у матери и может вызвать прекращение грудного вскармливания.
Существуют и отдаленные последствия раннего введения прикорма. Ранний прикорм создает повышенную нагрузку на незрелые органы ребенка, особенно желудочно-кишечный тракт, печень, почки, и в дальнейшем эти органы оказываются более слабыми и уязвимыми к неблагоприятным воздействиям.
Но и более позднее введение прикорма может иметь неблагоприятные последствия: задержку роста ребенка, снижение иммунитета из-за неадекватного поступления в организм белка и энергии. Разнообразие компонентов, составляющих блюда прикорма, обеспечивает весь набор питательных веществ, витаминов, железа и микроэлементов, необходимых для восполнения растущих потребностей организма ребенка, которые уже не удовлетворяются грудным молоком или смесью.
Когда начинать вводить блюда прикорма?
Международные рекомендации
Согласно Резолюции Всемирной Ассамблеи Здравоохранения № 54.2 от 18 мая 2002 г. и № 59.13 от 4 мая 2006 г. детям, находящимся на исключительно грудном вскармливании, рекомендуется продолжать его до 6-ти месяцев и, следовательно, вводить прикорм с этого возраста. В случае введения прикорма ранее 6-ти месяцев нужно учитывать показатели: массу тела, внутриутробный возраст при рождении, клиническое состояние и пищевой статус ребенка. Но результаты исследований показали, что введение прикорма детям с массой тела при рождении от 1500 до 2500 г, находящимся на грудном вскармливании, в виде высококачественных продуктов прикорма, с 4-месячного возраста, не выявило у них никаких «преимуществ» в физическом развитии по сравнению с теми, кому прикорм вводили в 6 месяцев. Эти результаты подтверждают правильность рекомендаций ВОЗ/ЮНИСЕФ о кормлении детей исключительно грудью в течение примерно 6 месяцев даже для маловесных детей.
Отечественные рекомендации
Отечественные ученые до настоящего времени считают, что эти рекомендации применимы в отношении здоровых детей, родившихся с нормальной массой тела (без гипотрофии, задержки внутриутробного развития и других болезнях) при полноценном питании матери с использованием специализированных обогащенных продуктов или комплексных витаминно-минеральных препаратов.
В этом случае первым видом прикорма должны быть не ранее традиционно используемые в России фруктовые пюре и соки, а продукты с высокой энергетической плотностью — каши промышленного производства, обогащенные всеми необходимыми ребенку в этом возрасте минеральными веществами и витаминами.
Для решения вопроса о сроках введения первого прикорма важно учитывать индивидуальные особенности ребенка с учетом развития пищеварительной системы, органов выделения, обмена веществ, состояния центральной нервной системы - то есть его готовность к восприятию новой пищи.
Учитывая, что современные адаптированные молочные смеси содержат в своем составе необходимый набор витаминов и микроэлементов, нет необходимости проводить коррекцию по этим веществам продуктами прикорма в более ранние сроки, чем при грудном вскармливании. Поэтому в Национальной программе оптимизации вскармливании детей первого года жизни приведена единая схема введения прикорма для детей на грудном и искусственном вскармливании
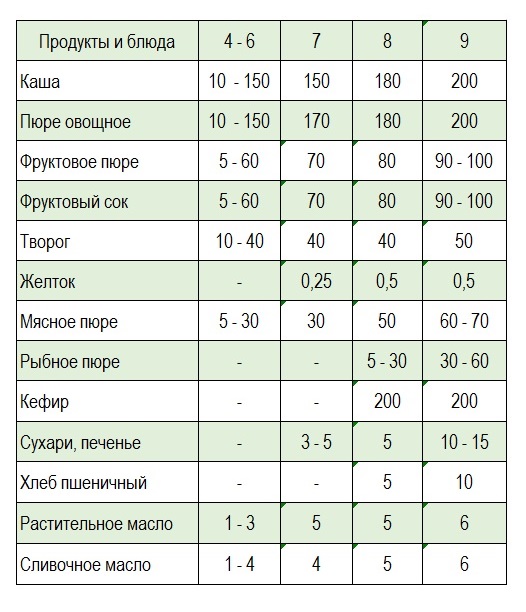
Сроки введения блюд прикорма детям первого года жизни
(Национальная программа оптимизации вскармливания детей первого года жизни, 2011г.)
|
Продукты и блюда |
4-6 |
7 |
8 |
9-12 |
|
Каша |
10-150 |
150 |
180 |
200 |
|
Пюре овощное |
10-150 |
170 |
180 |
200 |
|
Фруктовое пюре |
5-60 |
70 |
80 |
90-100 |
|
Фруктовый сок |
5-60 |
70 |
80 |
90-100 |
|
Творог |
10-40 |
40 |
40 |
50 |
|
Желток |
- |
0,25 |
0,5 |
0,5 |
|
Мясное пюре |
5-30 |
30 |
50 |
60-70 |
|
Рыбное пюре |
- |
- |
5-30 |
30-60 |
|
Кефир |
- |
- |
200 |
200 |
|
Сухари, печенье |
- |
3-5 |
5 |
10-15 |
|
Хлеб пшеничный |
- |
- |
5 |
10 |
|
Растительное масло |
1-3 |
5 |
5 |
6 |
|
Сливочное масло |
1-4 |
4 |
5 |
6 |
Все продукты и блюда прикорма вводятся при сохранении грудного молока или адаптированной молочной смеси в следующих объемах
Примерный суточный объем грудного молока/молочной смеси с учетом объема вводимых блюд прикорма

|
Возраст, месяцы Суточный объем, мл или г |
||||||
|
- |
С рождения до 1 мес. |
С 2-х до 4-х мес. |
С 4-ти до 6-ти мес. |
С 6-ти до 7 мес. |
С 7-ми до 8 мес. |
С 8-ми до 9-ти мес. |
|
Грудное молоко или адаптированная молочная смесь |
700-800 |
800-900 |
700-800 |
400-500 |
300-400 |
350 |
Последовательность введения отдельных продуктов и блюд прикорма зависит от состояния здоровья ребенка, нутритивного статуса и функционального состояния пищеварительной системы.
Например, детям со сниженной массой тела, склонностью к учащению стула целесообразно в качестве первого прикорма назначать каши промышленного производства, обогащенные железом, кальцием, цинком, йодом и другими микроэлементами.
Детям с паратрофией, склонностью к запорам – овощное пюре.
В питании ребёнка можно использовать продукты и блюда, приготовленные как в домашних условиях, так и путем промышленного производства, которым отдается предпочтение, так как они изготавливаются из высококачественного сырья, соответствуют строгим гигиеническим требованиям и показателям безопасности, имеют гарантированный химический состав, в том числе витаминный, независимо от сезона, различную степень измельчения.
Введение прикорма здоровому малышу
Согласно Национальной программе оптимизации вскармливания детей первого года жизни, в качестве первого прикорма здоровым доношенным детям можно использовать кашу с 6-ти месяцев.
Напомним Вам, что раннее введение прикорма рекомендуется крупным, быстро растущим детям, мальчикам (по сравнению с девочками), при анемии, рахите, гипотрофии и др.
Правила введения прикорма при грудном и искусственном вскармливании малыша
- Начинайте введение прикорма с небольшого количества, постепенно его увеличивая. В первый день дайте прикорм в количестве 3-5 чайных ложек, в течение 10-12 дней доведите до полного объема одного кормления.
- Давайте прикорм перед кормлением грудью или смесью, с ложечки.
- Не вводите 2 прикорма одновременно.
- По своей консистенции блюда прикорма должны быть гомогенными и не вызывать затруднений при глотании. Постепенно переводите малыша на более густую, а позднее и плотную пищу.
- После введения прикорма установите 5-разовый режим кормления.
- Первый прикорм вводите в одно из дневных кормлений, наиболее удобным является время: 10 или 14 часов.
Введение детям прикорма в виде каши
- Начинайте введение прикорма с небольшого количества, постепенно его увеличивая. В первый день дайте прикорм в количестве 3-5 чайных ложек, в течение 10-12 дней доведите до полного объема одного кормления.
- Давайте прикорм перед кормлением грудью или смесью, с ложечки.
- Не вводите 2 прикорма одновременно.
- По своей консистенции блюда прикорма должны быть гомогенными и не вызывать затруднений при глотании. Постепенно переводите малыша на более густую, а позднее и плотную пищу.
- После введения прикорма установите 5-разовый режим кормления.
- Первый прикорм вводите в одно из дневных кормлений, наиболее удобным является время: 10 или 14 часов.
Введение детям прикорма в виде каши
Каши делятся на:
- а) молочные, безмолочные;
- б) содержащие один злак или несколько;
- в) с включением фруктовых или овощных добавок.
Во многих странах мира в кашах для малышей промышленного производства традиционно используют рисовую, пшеничную муку, реже - овсяную, совсем редко – гречневую. В России принято начинать введение прикорма с гречневой, рисовой и кукурузной каш.
Каша может быть первым прикормом для здоровых доношенных детей. Если, по медицинским показаниям, каша является вторым блюдом прикорма, то вводите ее через 2-3 недели после введения овощного пюре. Кашу давайте ребенку, начиная с 1-2 чайных ложек, постепенно доводя ее количество до 120-150 г в день, добавив при этом 3-4 г топленого сливочного или растительного масла.
После восьми месяцев Вы можете дать малышу глютенсодержащие крупы (например, овсяная, манная). Во многих злаковых – ржи, пшенице, ячмене, овсе – содержится глютен - основной белок злаковых, который у малышей первого полугодия может вызывать развитие глютеновой энтеропатии, сопровождающейся болью и метеоризмом (вздутием живота).
Принципы введения каш такие же, как и для других видов прикорма: начинайте с одного вида крупы, постепенно, через неделю после введения первой каши, вводите другой вид.
Каши из многих злаков или с несколькими фруктовыми наполнителями лучше вводите ближе к году жизни. Рекомендуем применять каши промышленного производства, так как они сбалансированы по содержанию белков, жиров, углеводов, витаминов и минеральных веществ (каши фирм "Нестле", «Хайнц", «Хумана» и др.).
В некоторых случаях (при аллергии на белки коровьего молока) по рекомендации врача можно использовать в питании детей безмолочные каши.
Правила введения в питание малыша овощного пюре
Овощное пюре, по сравнению с кашей, более богато витаминами, минеральными веществами, пектинами, клетчаткой, которые необходимы для растущего организма.
Введение прикорма начинайте с одного вида овощей, выбирая кабачки, тыкву, цветную капусту и брокколи, зеленый горошек, картофель, который не должен составлять более 20 % общего объема овощей. При достижении объема прикорма 130-150 г добавляйте 3-5 г растительного масла.
Позднее можно попробовать белокочанную капусту, морковь, свеклу, бобовые, томаты и огурцы.
Свеклу вводите в меню на восьмом месяце жизни ребенка. Добавляйте ее в овощной суп, в овощное пюре, а потом предложите как отдельное блюдо. Помните, что свекла обладает слабительным эффектом.
Томаты, принадлежащие к числу овощей, часто вызывающих аллергию у детей, лучше давать ребенку после 7-ми месяцев. Вводите их в небольшом количестве, в вареном виде, в составе овощных или мясных пюре. Внимательно следите за реакцией ребенка! Многие ученые рекомендуют начинать давать томаты в чистом виде ребенку после 1,5 лет.
Огурцы тоже являются «тяжелой пищей», их также рекомендуют давать после 1,5 лет. Огурцы и помидоры не совмещайте, так как они будут плохо усваиваться, особенно если у Вашего малыша проблемы с пищеварением. После 1,5 лет сначала дайте в чистом виде кусочек помидора, а через час кусочек огурца, без каких-либо приправ или заправок.
Бобовые, в составе которых высок уровень растительных волокон и особых видов сахаров, способных вызвать раздражение слизистой кишечника и усиление газообразования, вводите в рацион ребенка не ранее 7–8 месяцев.
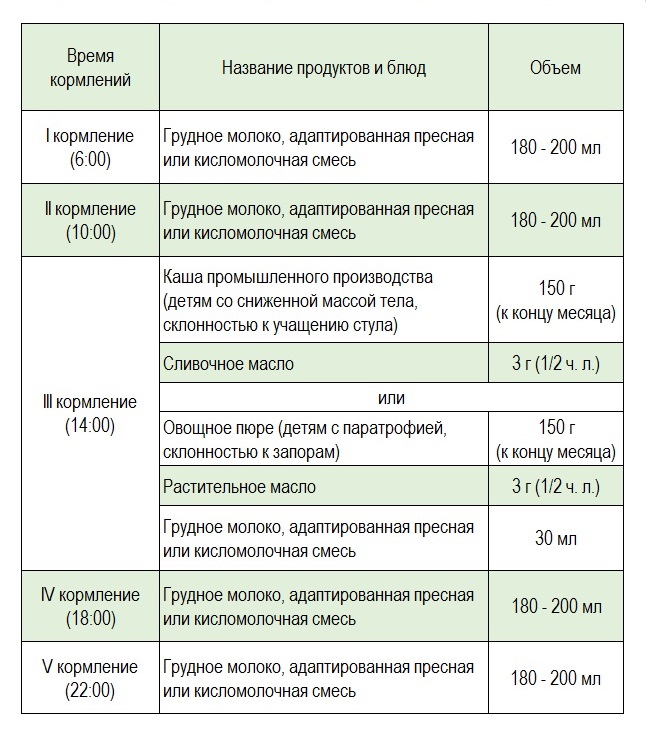
Примерный суточный рацион ребенка к концу 6-го месяца, находящегося на грудном или искусственном вскармливании:
Обратите внимание, малыш уже переведен на 5-разовое и вводятся новые блюда прикорма!
К концу месяца по медицинским показаниям уже могут быть введены каша или овощное пюре, начиная с 10 г до 150 г к концу месяца с постепенным уменьшением объема смеси (или грудного молока) со 180-200 мл до 30 мл.
|
Время кормлений |
Название продуктов и блюд |
Объем |
|
I кормление 6 часов |
Грудное молоко, адаптированная пресная или кисломолочная смесь |
180-200 мл |
|
II кормление 10 часов |
Грудное молоко,адаптированная пресная или кисломолочная смесь |
180-200 мл |
|
III кормление 14 часов |
Каша промышленного производства (детям со сниженной массой тела, склонностью к учащению стула ) со сливочным маслом или Овощное пюре(детям с паратрофией, склонностью к запорам) с растительным маслом Грудное молоко, адаптированная пресная или кисломолочная смесь |
150 г к концу месяца 3 г (1/2 ч.л.) . 150 г к концу месяца 3 г (1/2 ч.л.) 30 мл |
|
IV кормление 18 часов |
Грудное молоко, адаптированная пресная или кисломолочная смесь |
180-200 мл |
|
V кормление 22 часа |
Грудное молоко, адаптированная пресная или кисломолочная смесь |
180-200 мл |
* общий суточный объем питания к концу шестого месяца жизни составляет в среднем 900-950 мл.
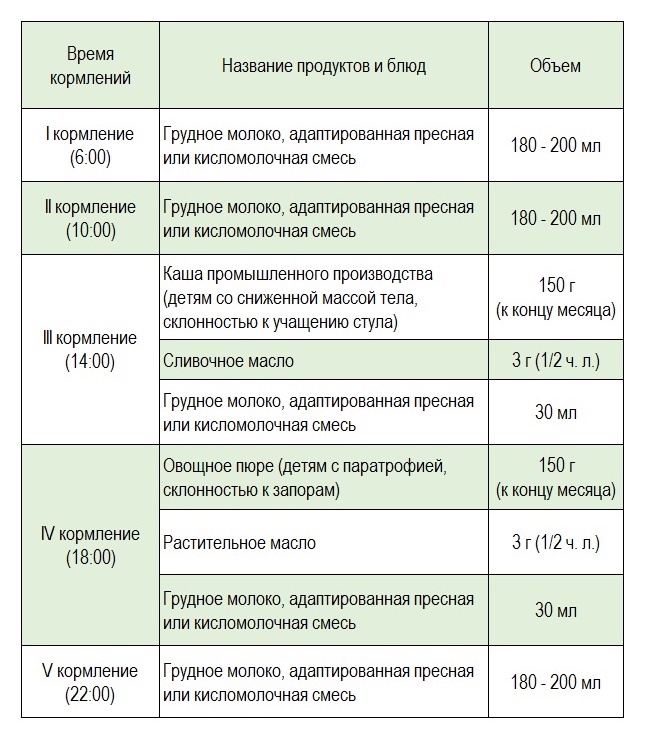
2 вариант
Если ребенка в период с 4 до 5 месяцев жизни уже был введен один вид прикорма, то в период с 5 по 6 месяцы по медицинским показаниям уже могут быть введены и каша, и овощное пюре, начиная с 10 г до 150 г к концу месяца с постепенным уменьшением объема смеси (или грудного молока) со 180-200 мл до30 мл.
|
Время кормлений |
Название продуктов и блюд |
Объем |
|
Iкормление 6 часов |
Грудное молоко, адаптированная пресная или кисломолочная смесь |
180-200 мл |
|
IIкормление 10 часов |
Грудное молоко, адаптированная пресная или кисломолочная смесь |
180-200 мл |
|
IIIкормление 14 часов |
Каша промышленного производства(детям со сниженной массой тела, склонностью к учащению стула ) со сливочным маслом Грудное молоко, адаптированная пресная или кисломолочная смесь |
150 г к концу месяца 3 г (1/2 ч.л.) 30 мл |
|
IVкормление 18 часов |
Овощное пюре с растительным маслом Грудное молоко, адаптированная пресная или кисломолочная смесь |
180-200 мл 3 г (1/2 ч.л.) 30 мл |
|
Vкормление 22 часа |
Грудное молоко, адаптированная пресная или кисломолочная смесь |
180-200 мл |
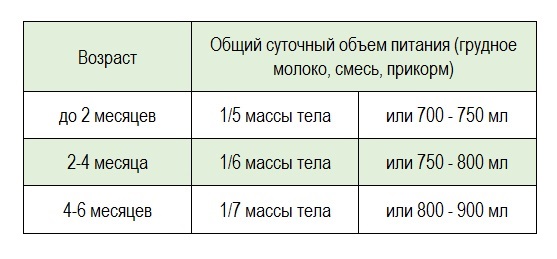
Для более точного расчета необходимого суточного питания малыша можете воспользоваться таблицей:
Суточное количество грудного молока или смеси (при нормальном физическом развитии малыша)
|
Возраст |
Общий суточный объем питания (грудное молоко, смесь, прикорм) |
|
|
до 2 месяцев |
1/5 массы тела |
или 700-750 мл |
|
2-4 месяца |
1/6 массы тела |
или 750-800 мл |
|
4-6 месяцев |
1/7 массы тела |
или 800-900 мл |
Пример: Малышу 5,5 месяца, он весит 6900 г, суточный объем питания должен составлять 1/7 массы тела, т.е. 985 мл, а на одно кормление – 198 мл (при 5-разовом кормлении). При введение блюд прикорма количество молока в это кормление уменьшается!
Примечание: Если же малыш родился раньше срока или имеет заболевания, он нуждается в индивидуальном подходе. Вы можете задать вопрос автору статьи.
Физическое развитие ребенка
(сколько должен весить малыш к концу шестого месяца жизни?)

Прибавка массы тела и роста на 6-м месяце жизни ребенка
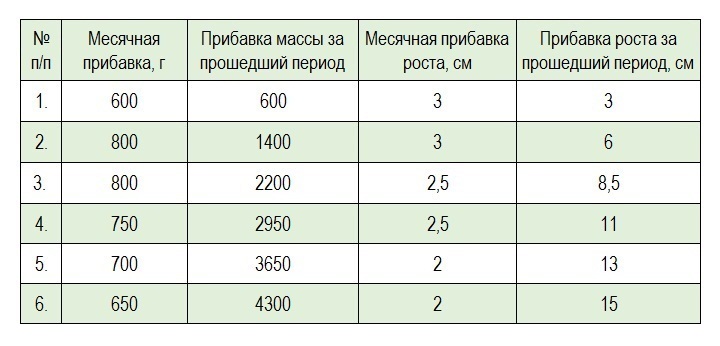
Если Ваш малыш прибавлял в соответствии с данными талицы, то за шестой месяц он должен прибавить в весе 650 г и вырасти на 2 см:
|
Месяц |
Прибавка массы за месяц, г |
Прибавка роста за месяц, см |
|
1. |
600 |
3 |
|
2. |
800 |
3 |
|
3. |
800 |
2,5 |
|
4. |
750 |
2,5 |
|
5. |
700 |
2 |
6. |
750 |
2 |
Пример: малыш родился с массой 3300 г и длиной тела: 51 см.В один месяц жизни он должен прибавить 600 г и весить: 3900 г, а его рост должен составлять 54 см (+3 см).В два месяца жизни он должен весить 4700 г (+800 г), а его рост должен составлять 57 см (+3 см).В три месяца он должен весить 5500 г (+800), а его рост должен составлять 59,5 см (+2,5 см).В четыре месяца он должен весить 6250 г (+750), а его рост должен составлять 62 см и т.д.
Для более точной оценки соответствия массы и длины тела ребенка его возрасту существуют специальные центильные таблицы.
Кроме того, важное значение имеет соотношение окружности головы и груди у ребенка. Окружность головы у новорожденного превышает окружность груди на 1-2 см. Выравнивание окружности головы с окружностью грудной клетки наступает у девочек и мальчиков на третьем месяце жизни. Увеличение разницы, особенно стойкое, заставляет заподозрить наличие гидроцефалии и другой патологии.
Примечание: Для более точной оценки физического развития ребенка, с учетом срока гестации (малыш может родиться недоношенным), антропометрических показателей при рождении Вы можете обратиться к автору статьи.
Нервно-психическое развитие ребенка на шестом месяце жизни
(как оценить развитие?)

- Эмоции и социальное поведение: по разному реагирует на свое и чужое.
 Движения руки и действия с предметами: уверенно берет игрушки, подолгу занимается ими, перекладывая из одной руки в другую.
Движения руки и действия с предметами: уверенно берет игрушки, подолгу занимается ими, перекладывая из одной руки в другую. Движения общие: переворачивается с живота на спину, передвигается, переставляя руки или немного подползая.
Движения общие: переворачивается с живота на спину, передвигается, переставляя руки или немного подползая.- Речь активная: произносит отдельные слоги (начало лепета).
 Навыки и умения: хорошо ест с ложки, снимая пищу губами, небольшое количество жидкой пищи пьет из чашки, которую держит взрослый.
Навыки и умения: хорошо ест с ложки, снимая пищу губами, небольшое количество жидкой пищи пьет из чашки, которую держит взрослый.
Врачебные осмотры
(какие специалисты должны осмотреть малыша за шесть месяцев жизни?)

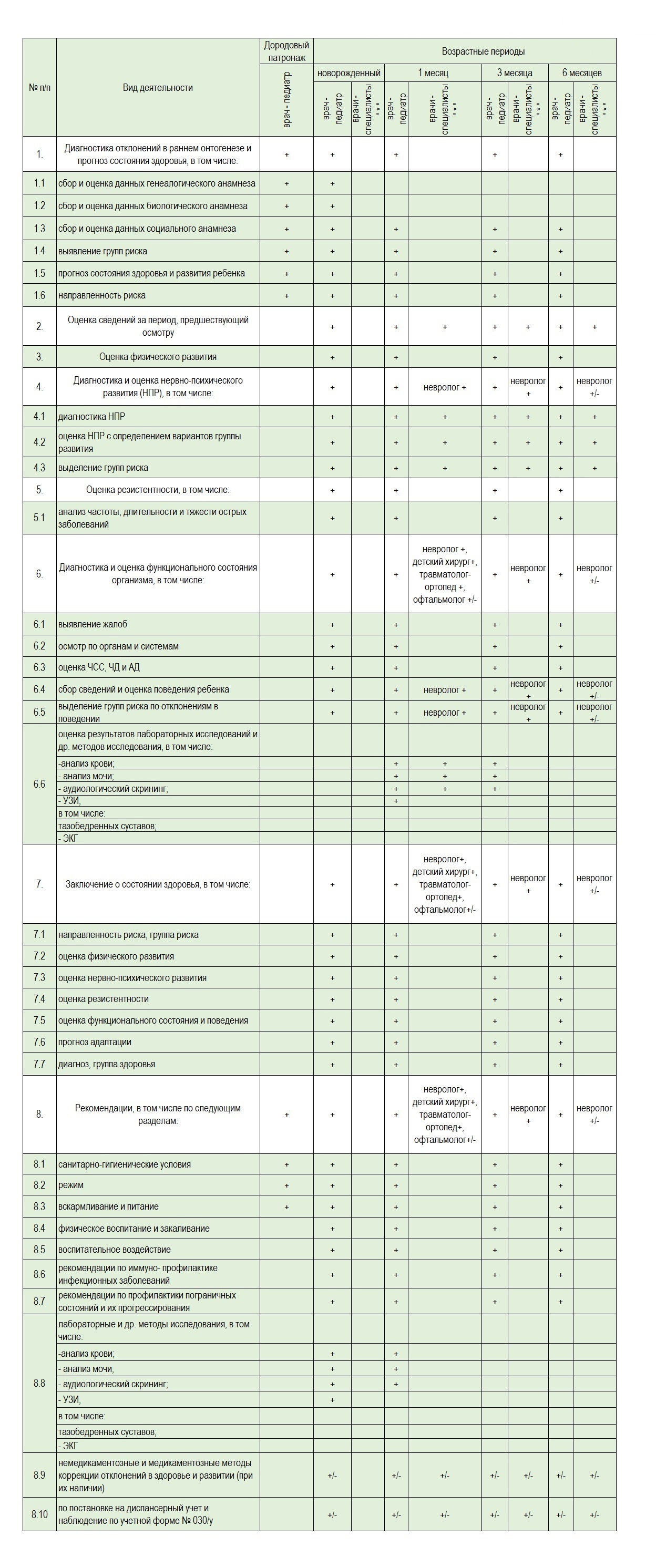
Если малыш был обследован в соответствии с действующей схемой осмотров и обследований (см таблицу) , то следующее обследование он должен пройти в 6 месяцев жизни:
Фрагмент из схемы обследования ребенка первого года жизни
| № |
новорожденный |
1 месяц |
3 месяца |
6 месяцев |
|||||
|
врач- педиатр |
врачи-специалисты «*» |
врач-педиатр |
врачи-специалисты «*» |
врач- педиатр |
врачи-специалисты «*» |
врач-педиатр |
врачи-специалисты «*» |
||
|
1. |
Диагностика отклонений в раннем онтогенезе и прогноз состояния здоровья, в том числе: |
+ |
+ |
+ |
+ |
||||
|
1.1. |
cбор и оценка данных генеалогического анамнеза |
+ |
|||||||
|
1.2. |
cбор и оценка данных биологического анамнеза |
+ |
|||||||
|
1.3. |
cбор и оценка данных социального анамнеза |
+ |
+ |
+ |
+ |
||||
|
1.4. |
выявление групп риска |
+ |
+ |
+ |
+ |
||||
|
1.5. |
прогноз состояния здоровья и развития ребенка |
+ |
+ |
+ |
+ |
||||
|
1.6. |
направленность риска |
+ |
+ |
+ |
+ |
||||
|
2. |
Оценка сведений за период, предшествующий осмотру |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
|
3. |
Оценка физического развития |
+ |
+ |
+ |
+ |
||||
|
4. |
Диагностика и оценка нервно-психического развития (НПР), в том числе: |
+ |
+ |
невролог + |
+ |
невролог + |
+ |
невролог +/- |
|
|
4.1. |
диагностика НПР |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
|
4.2. |
оценка НПР с определением вариантов группы развития |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
|
4.3. |
выделение групп риска |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
|
5. |
Оценка резистентности, в том числе: |
+ |
+ |
+ |
+ |
||||
|
5.1. |
анализ частоты, длитель- ности и тяжести острых заболеваний |
+ |
+ |
+ |
+ |
||||
|
6. |
Диагностика и оценка функционального состояния организма, в том числе: |
+ |
+ |
невролог +, детский хирург+, травматолог-орто- пед +, офтальмолог +/- |
+ |
невролог +, |
+ |
невролог +/- |
|
|
6.1. |
выявление жалоб |
+ |
+ |
+ |
+ |
||||
|
6.2. |
осмотр по органам и системам |
+ |
+ |
+ |
+ |
||||
|
6.3. |
оценка ЧСС, ЧД и АД |
+ |
+ |
+ |
+ |
||||
|
6.4. |
сбор сведений и оценка поведения ребенка |
+ |
+ |
невролог + |
+ |
невролог + |
+ |
невролог +/- |
|
|
6.5. |
выделение групп риска по отклонениям в поведении |
+ |
+ |
невролог + |
+ |
невролог + |
+ |
невролог +/- |
|
|
6.6. |
оценка результатов лабораторных исследований и др. методов исследования, в том числе: -анализ крови; - анализ мочи; - аудиологический скрининг; - УЗИ, в том числе: тазобедренных суставов; - ЭКГ |
+ + + + |
+ + + |
+ + + |
|||||
|
7. |
Заключение о состоянии здоровья, в том числе: |
+ |
+ |
невролог+, детский хирург+, травматолог-ортопед+, офтальмолог+/- |
+ |
невролог +, |
+ |
невролог +/- |
|
|
7.1. |
направленность риска, группа риска |
+ |
+ |
+ |
+ |
||||
|
7.2. |
оценка физического развития |
+ |
+ |
+ |
+ |
||||
|
7.3. |
оценка нервно-психического развития |
+ |
+ |
+ |
+ |
||||
|
7.4. |
оценка резистентности |
+ |
+ |
+ |
+ |
||||
|
7.5. |
оценка функционального состояния и поведения |
+ |
+ |
+ |
+ |
||||
|
7.6. |
прогноз адаптации |
+ |
+ |
+ |
+ |
||||
|
7.7. |
диагноз, группа здоровья |
+ |
+ |
+ |
+ |
||||
|
8. |
Рекомендации, в том числе по следующим разделам: |
+ |
+ |
невролог+, детский хирург+, травматолог-ортопед+, офтальмолог+/- |
+ |
невролог +, |
+ |
невролог +/- |
|
|
8.1. |
санитарно-гигиенические условия |
+ |
+ |
+ |
+ |
||||
|
8.2. |
режим |
+ |
+ |
+ |
+ |
||||
|
8.3. |
вскармливание и питание |
+ |
+ |
+ |
+ |
||||
|
8.4. |
физическое воспитание и закаливание |
+ |
+ |
+ |
+ |
||||
|
8.5. |
воспитательное воздействие |
+ |
+ |
+ |
+ |
||||
|
8.6. |
рекомендации по иммуно- профилактике инфекционных заболеваний |
+ |
+ |
+ |
+ |
||||
|
8.7. |
рекомендации по профилак- тики пограничных состояний и их прогрессирования |
+ |
+ |
+ |
+ |
||||
|
8.8. |
лабораторные и др. методы исследования, в том числе: -анализ крови; - анализ мочи; - аудиологический скрининг; - УЗИ, в том числе: тазобедренных суставов; - ЭКГ |
+ + + + |
+ + + |
||||||
|
8.9. |
немедикаментозные и медикаментозные методы коррекции отклонений в здоровье и развитии (при их наличии) |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
|
|
8.10. |
по постановке на диспансерный учет и наблюдение по учетной форме № 030/у |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
|
- Примечания:
- Знак « + » обозначает необходимость проведения соответствующего вида деятельности в определенный возрастной период.
- Знак «+/-» обозначает возможность проведения соответствующего вида деятельности только при наличии медицинскихпоказаний в определенный возрастной период.
- Знак « * » обозначает возможность проведения консультаций ребенка врачами – специалистами, не указанными в данном стандарте, при наличии медицинских показаний и с учетом состояния здоровья ребенка
Вакцинация
(какие прививки должен получить малыш за шесть месяцев жизни?)
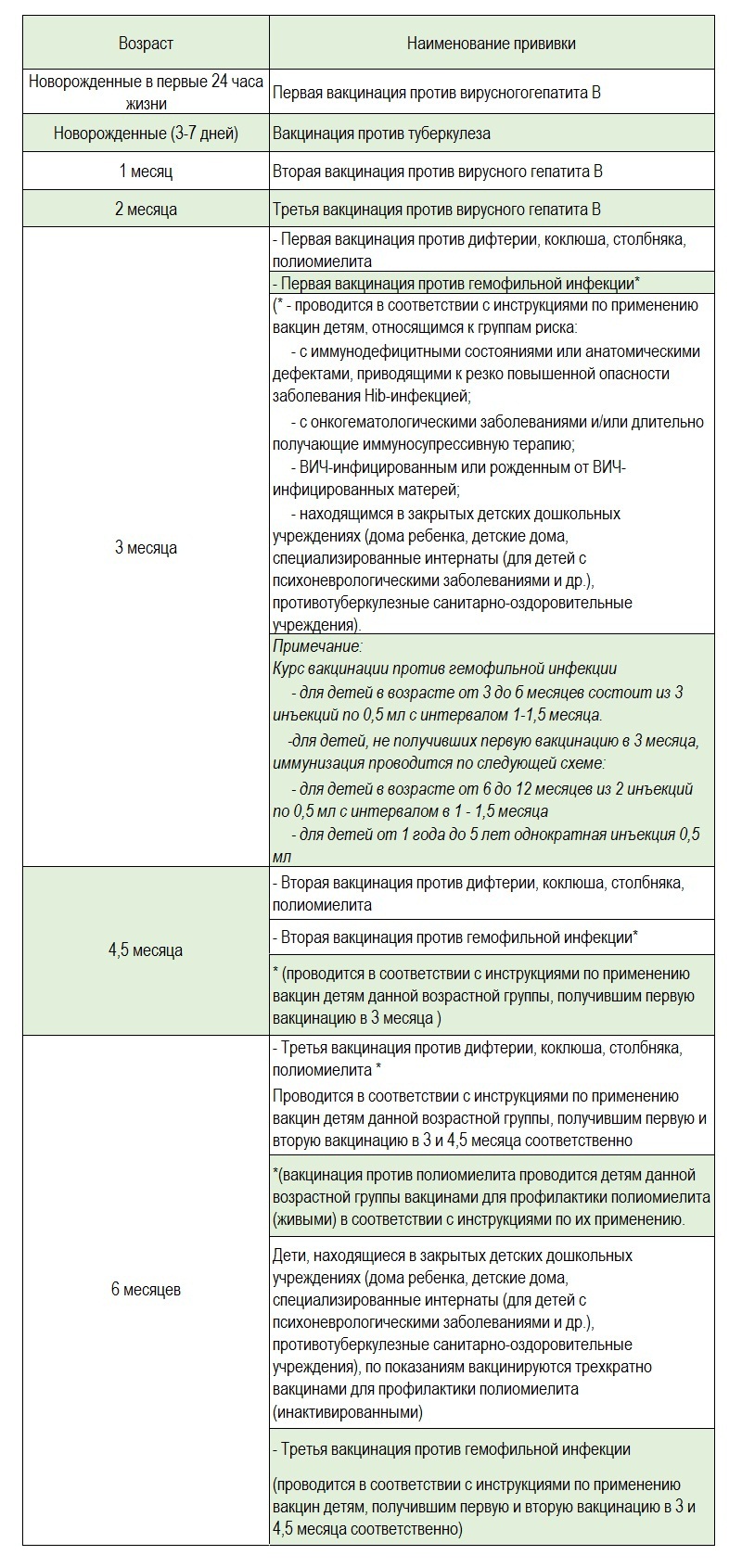
Если малыш до 5 месяцев получил прививки по плану (см таблицу), то теперь в возрасте 6 месяцев он подлежит следующей вакцинации:
|
Возраст |
Наименование прививки |
|
Новорожденные в первые 24 часа жизни |
Первая вакцинация против вирусного гепатита В |
|
Новорожденные (3-7 дней) |
Вакцинация против туберкулеза |
|
1 месяц |
Вторая вакцинация против вирусного гепатита В |
|
2 месяца |
Третья вакцинация против вирусного гепатита В |
|
3 месяца |
- Первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита - Первая вакцинация против гемофильной инфекции* (* - проводится в соответствии с инструкциями по применению вакцин детям, относящимся к группам риска: с иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания Hib-инфекцией; с онкогематологическими заболеваниями и/или длительно получающие иммуносупрессивную терапию; ВИЧ-инфицированным или рожденным от ВИЧ-инфицированных матерей; находящимся в закрытых детских дошкольных учреждениях (дома ребенка, детские дома, специализированные интернаты (для детей с психоневрологическими заболеваниями и др.), противотуберкулезные санитарно-оздоровительные учреждения). Примечание. Курс вакцинации против гемофильной инфекции 'для детей в возрасте от 3 до б месяцев состоит из 3 инъекций по 0,5 мл с интервалом 1-1,5 месяца. Для детей, не получивших первую вакцинацию в 3 месяца, иммунизация проводится по следующей схеме: для детей в возрасте от 6 до 12 месяцев из 2 инъекций по 0,5 мл с интервалом в 1 - 1,5 месяца для детей от 1 года до 5 лет однократная инъекция 0,5 мл |
|
4,5 месяца |
- Вторая вакцинация против дифтерии, коклюша, столбняка, полиомиелита - Вторая вакцинация против гемофильной инфекции* * (проводится в соответствии с инструкциями по применению вакцин детям данной возрастной группы, получившим первую вакцинацию в 3 месяца) |
|
6 месяцев |
Третья вакцинация против дифтерии, коклюша, столбняка, полиомиелита Третья вакцинация против вирусного гепатита В * * (- проводится в соответствии с инструкциями по применению вакцин детям данной возрастной группы, не относящимся к группам риска, получившим первую и вторую вакцинацию в 0 и 1 месяц соответственно) Третья вакцинация против гемофильной инфекции * * (- проводится в соответствии с инструкциями по применению вакцин детям, получившим первую и вторую вакцинацию в 3 и 4,5 месяца соответственно) |
смотреть полную схему вакцинации
- Примечание:
- Иммунизация в рамках национального календаря профилактических прививок проводится медицинскими иммунобиологическими препаратами, зарегистрированными в соответствии с законодательством Российской Федерации, согласно инструкциям по применению.
- При нарушении сроков иммунизации ее проводят по предусмотренным национальным календарем профилактических прививок схемам и в соответствии с инструкциями по применению препаратов. Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела.
- Иммунизация детей, рожденных ВИЧ-инфицированными матерями, осуществляется в рамках национального календаря профилактических прививок в соответствии с инструкциями по применению вакцин и анатоксинов. При иммунизации таких детей учитываются: ВИЧ-статус ребенка, вид вакцины, показатели иммунного статуса, возраст ребенка, сопутствующие заболевания.
- Иммунизация детей, рожденных ВИЧ-инфицированными матерями и получавших трехэтапную химиопрофилактику передачи ВИЧ от матери ребенку (во время беременности, родов и в периоде новорожденноеTM), проводится в родильном доме вакцинами для профилактики туберкулеза (для щадящей первичной иммунизации). У детей с ВИЧ-инфекцией, а также при обнаружении у детей нуклеиновых кислот ВИЧ молекулярными методами вакцинация против туберкулеза не проводится.
- Детям, рожденным ВИЧ-инфицированными матерями, иммунизация против полиомиелита проводится инактивированной вакциной независимо от их ВИЧ-статуса.
- Иммунизация живыми вакцинами в рамках национального календаря профилактических прививок (за исключением вакцин для профилактики туберкулеза) проводится ВИЧ-инфицированным детям с 1-й и 2-й иммунными категориями (отсутствие или умеренный иммунодефицит).
- При исключении диагноза "ВИЧ-инфекция" детям, рожденным ВИЧ-инфицированными матерями, проводят иммунизацию живыми вакцинами без предварительного иммунологического обследования.
- Анатоксины, убитые и рекомбинантные вакцины в рамках национального календаря профилактических прививок вводят всем детям, рожденным ВИЧ-инфицированными матерями. ВИЧ-инфицированным детям указанные препараты вводятся при отсутствии выраженного и тяжелого иммунодефицита.
- При проведении иммунизации против гепатита В детей первого года жизни, против гриппа детей с 6-месячного возраста и учащихся 1-11 классов школ используются вакцины без ртутьсодержащих консервантов.

 Разработано "Союзом женщин - врачей России"
Разработано "Союзом женщин - врачей России"