Питание малыша

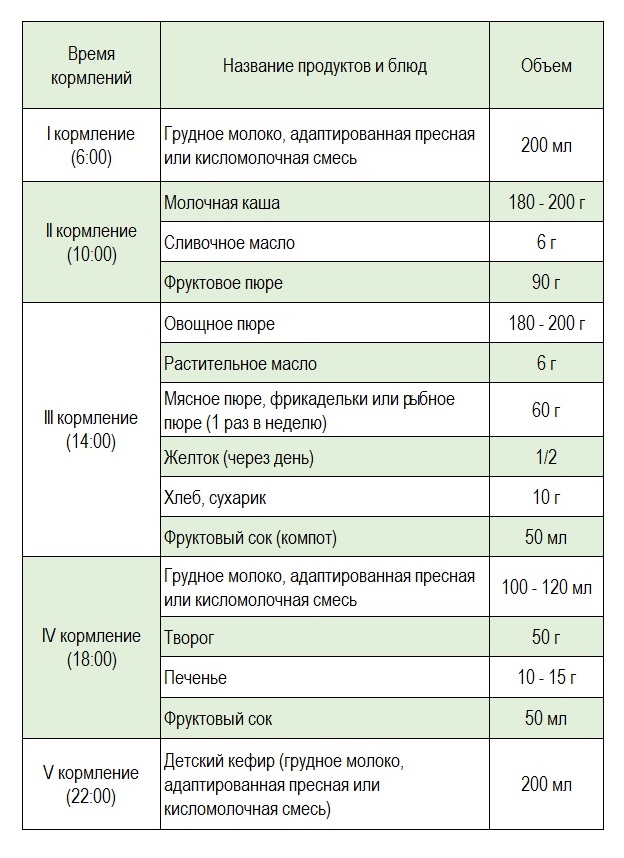
Примерный суточный рацион ребенка к концу 10-го месяца, находящегося на грудном или искусственном вскармливании:
Обратите внимание, что малыш, начиная с 6-го месяца, переведен на 5-разовый режим кормления, а в рацион вводятся новые блюда прикорма!
|
Время кормлений |
Название продуктов и блюд |
Объем |
|
I кормление - 6 часов |
Грудное молоко, адаптированная пресная или кисломолочная смесь |
200 мл |
|
II кормление - 10 часов |
Молочная каша Сливочное масло Фруктовое пюре |
180-200 г 6 г 90 г |
|
III кормление - 14 часов |
Овощное пюре Растительное масло Мясное пюре, фрикадельки или рыбное пюре (1 раз в неделю) Желток (через день) Хлеб, сухарик Фруктовый сок (компот) |
180-200г 6 г 60-70 г 60 г ½ шт. 10 г 50 мл |
|
IV кормление - 18 часов |
Грудное молоко, адаптированная пресная или кисломолочная смесь Творог Фруктовый сок Печенье |
100-120 мл 50 г 50 мл 10-15 г |
|
V кормление - 22 часа |
Детский кефир (грудное молоко, адаптированная пресная или кисломолочная смесь) |
200 мл |
* общий суточный объем питания к концу шестого месяца жизни составляет в среднем 1000-1100 мл.
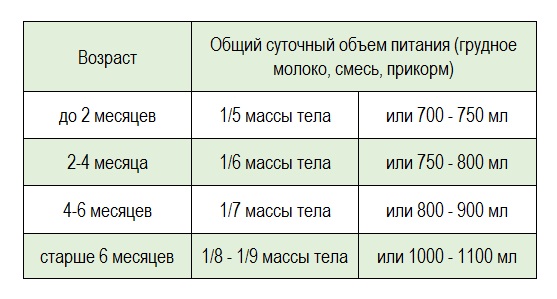
Для более точного расчета необходимого суточного питания малыша можете воспользоваться таблицей:
Суточное количество грудного молока или смеси (при нормальном физическом развитии малыша)
|
Возраст |
Общий суточный объем питания (грудное молоко, смесь, прикорм) |
|
|
до 2 месяцев |
1/5 массы тела |
или 700-750 мл |
|
2-4 месяца |
1/6 массы тела |
или 750-800 мл |
|
4-6 месяцев |
1/7 массы тела |
или 800-900 мл |
старше 6 месяцев |
1/8 - 1/9 массы тела |
или 1000-1100 мл |
Пример: Малышу 9,5 месяцев, он весит 9000 г, суточный объем питания должен составлять 1/8-1/9 массы тела, т.е. 1000 мл, а на одно кормление – 200 мл (при 5-разовом кормлении). При введение блюд прикорма количество молока в это кормление уменьшается!
Примечание: Помните, что эти рекомендации предназначены здоровым доношенным детям. Если же малыш родился раньше срока или имеет заболевания, он нуждается в индивидуальном подходе. Вы можете задать вопрос автору статьи.
Правила введения прикорма на десятом месяце жизни
Согласно Национальной программе оптимизации вскармливания детей первого года жизни, в качестве первого прикорма здоровым доношенным детям можно использовать кашу с 6-ти месяцев.
Напомним Вам, что раннее введение прикорма рекомендуется крупным, быстро растущим детям, мальчикам (по сравнению с девочками), при анемии, рахите, гипотрофии и др.
Правила введения прикорма при грудном и искусственном вскармливании малыша
- Начинайте введение прикорма с небольшого количества, постепенно его увеличивая. В первый день дайте прикорм в количестве 3-5 чайных ложек, в течение 10-12 дней доведите до полного объема одного кормления.
- Давайте прикорм перед кормлением грудью или смесью, с ложечки.
- Не вводите 2 прикорма одновременно.
- По своей консистенции блюда прикорма должны быть гомогенными и не вызывать затруднений при глотании. Постепенно переводите малыша на более густую, а позднее и плотную пищу.
- После введения прикорма установите 5-разовый режим кормления.
- Первый прикорм вводите в одно из дневных кормлений, наиболее удобным является время: 10 или 14 часов.
Введение детям прикорма в виде каши
Каши делятся на:
- а) молочные, безмолочные;
- б) содержащие один злак или несколько;
- в) с включением фруктовых или овощных добавок.
Во многих странах мира в кашах для малышей промышленного производства традиционно используют рисовую, пшеничную муку, реже - овсяную, совсем редко – гречневую. В России принято начинать введение прикорма с гречневой, рисовой и кукурузной каш.
Каша может быть первым прикормом для здоровых доношенных детей. Если, по медицинским показаниям, каша является вторым блюдом прикорма, то вводите ее через 2-3 недели после введения овощного пюре. Кашу давайте ребенку, начиная с 1-2 чайных ложек, постепенно доводя ее количество до 120-150 г в день, добавив при этом 3-4 г топленого сливочного или растительного масла.
После восьми месяцев Вы можете дать малышу глютенсодержащие крупы (например, овсяная, манная). Во многих злаковых – ржи, пшенице, ячмене, овсе – содержится глютен - основной белок злаковых, который у малышей первого полугодия может вызывать развитие глютеновой энтеропатии, сопровождающейся болью и метеоризмом (вздутием живота).
Принципы введения каш такие же, как и для других видов прикорма: начинайте с одного вида крупы, постепенно, через неделю после введения первой каши, вводите другой вид.
Каши из многих злаков или с несколькими фруктовыми наполнителями лучше вводите ближе к году жизни. Рекомендуем применять каши промышленного производства, так как они сбалансированы по содержанию белков, жиров, углеводов, витаминов и минеральных веществ (каши фирм "Нестле", «Хайнц", «Хумана» и др.).
В некоторых случаях (при аллергии на белки коровьего молока) по рекомендации врача можно использовать в питании детей безмолочные каши.
Правила введения в питание малыша овощного пюре
Овощное пюре, по сравнению с кашей, более богато витаминами, минеральными веществами, пектинами, клетчаткой, которые необходимы для растущего организма.
Введение прикорма начинайте с одного вида овощей, выбирая кабачки, тыкву, цветную капусту и брокколи, зеленый горошек, картофель, который не должен составлять более 20 % общего объема овощей. При достижении объема прикорма 130-150 г добавляйте 3-5 г растительного масла.
Позднее можно попробовать белокочанную капусту, морковь, свеклу, бобовые, томаты и огурцы.
Свеклу вводите в меню на восьмом месяце жизни ребенка. Добавляйте ее в овощной суп, в овощное пюре, а потом предложите как отдельное блюдо. Помните, что свекла обладает слабительным эффектом.
Томаты, принадлежащие к числу овощей, часто вызывающих аллергию у детей, лучше давать ребенку после 7-ми месяцев. Вводите их в небольшом количестве, в вареном виде, в составе овощных или мясных пюре. Внимательно следите за реакцией ребенка! Многие ученые рекомендуют начинать давать томаты в чистом виде ребенку после 1,5 лет.
Огурцы тоже являются «тяжелой пищей», их также рекомендуют давать после 1,5 лет. Огурцы и помидоры не совмещайте, так как они будут плохо усваиваться, особенно если у Вашего малыша проблемы с пищеварением. После 1,5 лет сначала дайте в чистом виде кусочек помидора, а через час кусочек огурца, без каких-либо приправ или заправок.
Бобовые, в составе которых высок уровень растительных волокон и особых видов сахаров, способных вызвать раздражение слизистой кишечника и усиление газообразования, вводите в рацион ребенка не ранее 7–8 месяцев.
Введение фруктовых пюре в питание ребенка
В последние годы педиатры не советуют раннее введение соков детям, находящимся на грудном и искусственном вскармливании. Вклад соков в удовлетворение физиологических потребностей детей в витаминах невелик и составляет 2-3% от суточной потребности. Раннее введение соков сопровождается их неудовлетворительной переносимостью у 60% детей, что часто проявляется аллергическими и диспепсическими реакциями, усилением дисбиотических нарушений, широко распространенных даже у клинически здоровых детей, и снижением обеспеченности младенцев железом.
Поэтому, в соответствии с новыми рекомендациями ученых, врачи рекомендуют вначале ввести фруктовое пюре, и через 2 недели после его введения - фруктовый сок.
Введение пюре лучше начинайте с зеленого яблока. После яблочного используйте грушевое, позже – сливовое, абрикосовое, персиковое, еще позже - черносмородиновое, малиновое, вишневое или облепиховое пюре. Апельсиновое, мандариновое и клубничное пюре не давайте ребенку ранее 7-8 месяцев (многие исследователи рекомендуют их введение детям старше года). В это же время можно вводить пюре из смешанных фруктов или «тропическое» пюре (манго, гуава, банан, папайя и др.). Томатный и виноградный соки лучше также давать детям старше года.
Начинайте всегда с пюре, содержащего один фрукт, следующий вид давайте после того, как полностью введен предыдущий. Многокомпонентные пюре вводите не раньше 7-8-ми месяцев.
Вводите пюре с ½ чайной ложки, постепенно увеличивая до необходимого объема (таблица). Помните, что если ребенок привык к яблочному пюре и получает его в объеме 30-35 г, то новый виде пюре нужно вначале также давать в меньших количествах.
Помните, что фруктовое пюре из сырых зрелых фруктов вводится в 7 месяцев. До 7 месяцев предпочтительны термически обработанные фрукты (например, мякоть печеного яблока) или баночное фруктовое пюре.
Правила введения фруктовых соков
Через 2 недели после введения пюре Вы можете угостить малыша фруктовым соком, начиная с тех же фруктов, что и пюре. Сок, с целью профилактики острых расстройств пищеварения, давайте малышу в первый день в количестве двух-трех капель, разведенных в 1/2 чайной ложке кипяченой воды (через 10 дней объем сока может составлять 10 мл (2 чайные ложки). В дальнейшем количество сока постепенно увеличивайте (таблица 4).
Вначале используйте осветленные соки, через месяц - соки с мякотью. Помните, как и в случае введения пюре, что если ребенок получает яблочный сок в объеме 30-35 мл, то новый сок нужно вначале давать в меньших количествах.
Можно использовать в питании специализированные консервированные пюре и соки для детского питания промышленного выпуска, так как они приготовлены из экологически чистого сырья с соблюдением необходимой технологии переработки.
Как самим приготовить ребенку фруктовый сок?
Для приготовления соков отбирайте спелые и свежие фрукты.
Используйте стеклянные и фарфоровые соковыжималки (некоторые металлы вступают в реакцию с витамином С и тем самым разрушают его).
Соки давайте детям сразу же после приготовления. Витамины, в частности витамин С, неустойчивые химические соединения и быстро разрушаются даже под воздействием света, не говоря уже о кипячении. Соки давайте в сыром виде, не допуская попадания в них микробов с кожуры.
Приготовить сок из свежего яблока можно следующим образом: яблоко нужно тщательно вымыть и ошпарить кипятком, затем аккуратно удалить кожуру; натереть яблоко на терке, потом, положив полученную кашицу в стерильную марлю (сложить вдвое), отжать сок. При приготовлении сока рекомендуется пользоваться стеклянной или фарфоровой посудой.
Для приготовления сока из ягод (малина, черная смородина, брусника, черника, клубника) нужно тщательно промыть ягоды в проточной воде, ошпарить их кипятком. Затем, стряхнув остатки воды, выжать сок из ягод посредством ручной соковыжималки или через марлю в несколько слоев. К соку из кислых ягод (черная смородина, брусника) можно добавить сахарный сироп.
При приготовлении сока из цитрусовых кожуру лучше удалить, плод разделить на дольки и извлечь все косточки (косточки хорошо видны, когда просматриваешь дольку на свет). Затем выжать сок ручной соковыжималкой либо через несколько слоев стерильной марли. В апельсиновый и мандариновый соки не обязательно добавлять сахарный сироп. Лимонный сок разводится кипяченой водой в пропорции 1:1; к лимонному соку добавляется сахарный сироп.
Вишневый и сливовый соки готовятся следующим образом: поместите плоды в дуршлаг, тщательно промойте их проточной водой, затем ошпарьте кипятком. Отделите косточки и выжмите сок, используя ручную соковыжималку или стерильную марлю. Добавлять или не добавлять сахарный сироп - можно определить по своему вкусу и вкусу малыша.
Творог, как источник полноценного белка и некоторых незаменимых аминокислот, солей кальция и фосфора, назначают здоровым, нормально развивающимся детям не ранее 6 месяцев для обогащения белком блюд прикорма, по показаниям – с 5 месяцев. Количество творога к году не должно превышать 50 г с целью избежания высокой белковой нагрузки на почки ребенка.
Очень хорошо растирать творог с грудным молоком. Не разводите творог кефиром, так как это резко увеличивает количество употребляемого белка. Творог лучше использовать с фруктовым или овощным пюре.
Особенно творог необходим детям, плохо прибавляющим в весе, отстающим в развитии, а также с признаками рахита.
Желток сваренного вкрутую куриного яйца, согласно утвержденным рекомендациям, вводят в рацион малыша с 7 месяцев, но некоторые педиатры рекомендуют вводить его с 10-11-ти месяцев, так как его раннее введение часто приводит к возникновению аллергических реакций у детей.
Можно выбрать куриные или перепелиные яйца. Варите куриные яйца не менее 10 минут из-за риска сальмонеллеза, перепелиные - не менее 5 минут.
Детям предпочтительнее давать перепелиные яйца, которые имеют ряд преимуществ над куриными: перепелиные яйца никогда «не болеют» сальмонеллезом, в них практически отсутствует холестерин и они крайне редко вызывают аллергию.
Желток давайте в протертом виде, смешав с небольшим количеством смеси или молока, начиная с минимальных доз (на кончике ложки) и постепенно доведя до 1/4-1/2 в день. Позднее желток добавляйте в кашу или овощное пюре. Лучше давать желток 2 раза в неделю.
Мясо вводите в питание ребенка, начиная с 6-7 месяцев, по показаниям можно ввести его раньше. Можно использовать мясо кролика, конину, нежирную свинину, говядину, телятину, курицу. В 9 месяцев дайте ребенку фрикадельки, к году - паровые котлеты и субпродукты (печень, мозги, сердце, язык).
Самыми низкоаллергенными сортами мяса являются мясо кролика, конина, индейка; самым полезным - мясо кролика (в нем меньше всего холестерина, жиров и натрия, больше всего белков, витаминов, минералов. Регулярное потребление мяса кролика способствует поддержанию в организме нормального жирового обмена).
Мясо вводите постепенно, начиная с половины чайной ложки и доводя до нужного объема.
Мясо ребенку необходимо давать для профилактики железодефицитной анемии, причем лучше всего гемовое железо усваивается при использовании мясо-растительных пюре.
Мясной фарш можно приготовить самим. Если мясо заморожено, оттаивать его лучше в соленой воде, чтобы уменьшить потерю минеральных веществ (8–10 г поваренной соли на 1 л воды). Филе не рекомендуется полностью размораживать, слегка оттаевшее мясо промойте в холодной воде, затем разрежьте на небольшие куски и кладите в кипящую воду (так сохраняется больше полезных веществ), после чего сразу убавьте огонь. При сильном кипении мясо разваривается и становится невкусным. Варите мясо не менее 1,5 часа, а потом обязательно не менее 2-х раз пропустите через мясорубку или взбейте блендером.
Можно в первые дни смешивать мясной фарш с овощным пюре, через неделю-другую попробуйте дать отдельно. Чтобы фарш не был сухим, разотрите его с грудным молоком или смесью, а пюре положите на тарелку сбоку, как гарнир.
Также рекомендуется использовать мясные консервы для детского питания промышленного производства, выпускаемые в стеклянной посуде. Мясные консервы можно разделить на чисто мясные и мясо-растительные. Выпускаются мясные консервы с различной степенью измельчения: гомогенизированные (с 8 месяцев), пюреобразные (с 8- 9 месяцев) и крупноизмельченные (с 10-12 месяцев). Два последних вида отличаются от гомогенизированных консервов не только степенью измельчения, но и наличием в них специй, а также возможной замены воды на мясной бульон. Большинство консервов обогащено железом.
Мясо желательно давать ребенку в первой половине дня, так как оно является тяжелым продуктом и на его переваривание нужно время.
Если Вы предпочитаете покупать готовое детское питание, выбирайте пюре, сделанное из мяса одного вида (монопродукт), лучше без добавления специй и картофельного крахмала. Это особенно важно, если ребенок склонен к пищевой аллергии. Подбирать мясной продукт для него нужно с учетом индивидуальной переносимости. В дальнейшем можно расширить ассортимент мясных блюд за счет введения мясо-растительных консервов, но изучите их состав и степень измельчения (возраст, с которого можно использовать этот продукт, указывается на упаковке).
При наличии у ребенка непереносимости белков коровьего молока откажитесь от введения говядины и телятины, а используйте мясо кролика, индейки, курицы и нежирную свинину. При анемии мясное пюре вводите с 5-5,5 месяцев. Мясной бульон ребенку первого года жизни вводить не рекомендуется, так как пищевая ценность его незначительна, кроме того, он богат экстрактивными веществами, обладающими аллергизирующим действием.
Сухарик можно дать малышу для стимуляции навыков жевания в возрасте 7-ми месяцев (с жидким питанием в виде кефира или сока).
Рыбу (белую морскую) мы рекомендуем давать 1-2 раза в неделю (вместо мяса в эти дни) с 8-ми месяцев. Белки рыбы хорошо сбалансированы по аминокислотному составу, усваиваются лучше белков мяса, рыба богата минеральными веществами, витаминами группы В.
Рыба относится к группе аллергенных продуктов, поэтому первая рыба должна быть не жирной и не красной (треска, камбала, сайра, судак, хек, фикша, толстолобик).
Можете воспользоваться готовым баночным рыбным пюре или приготовьте рыбу самим. Если рыба заморожена, оттаивайте ее в соленой воде, чтобы уменьшить потерю минеральных веществ (8–10 г поваренной соли на 1 л воды). Филе полностью не размораживайте; слегка оттаявшую рыбу промойте в холодной воде, затем разрежьте на небольшие куски и кладите в кипящую воду (так сохраняется больше полезных веществ), после чего сразу убавляйте огонь. При сильном кипении рыба разваривается и становится невкусной. Варите рыбу около 10–15 минут, а потом протрите через мясорубку или взбейте блендером до консистенции пюре.
Будьте очень внимательны в отношении мелких костей рыбы.
Рыба, по сравнению с мясом, лучше усваивается и легче переваривается организмом малыша.
Если малыш склонен к аллергии, рыбу и рыбный бульон вводите в рацион питания небольшими порциями с года. Помните, что аллергия у ребенка может возникать на определенные сорта рыбы.
Кисломолочные продукты в питании здорового ребенка вводите не ранее 8-ми месяцев. При аллергии их рекомендуют раньше, но в объеме не более 50% от объема всех молочных продуктов. Необоснованное широкое применение кефира на первом году жизни может вызвать у ребенка нарушение кислотно-щелочного равновесия, ацидоз и создать дополнительную нагрузку на почки.
Мы рекомендуем детям кисломолочные адаптированные смеси, которые содержат чистые культуры ацидофильной палочки, бифидо- или других кисломолочных бактерий, обладающих способностью вытеснять из кишечника вредные микроорганизмы и тем самым оказывать защитное действие, предупреждая развитие многих кишечных заболеваний. Особенно полезны такие продукты в жаркое время года, ослабленным и недоношенным, а также малышам с неустойчивым стулом.
Используйте специальный детский кефир, который производится на основе кефирных грибков.
В последнее время для усиления биологического действия продукта в кефир вводятся бифидо- и лактобактерии, которые подавляют рост патогенной флоры, формируют здоровую микрофлору кишечника ребенка, снижают риск кишечных инфекций.
Цельное коровье молоко лучше начинать давать в конце первого года жизни ребенка.
Цельное «взрослое» коровье молоко в питании детей первых месяцев жизни использовать нельзя, так как это может привести к возникновению язв и подслизистых кровоизлияний в кишечнике с последующим развитием железодефицитной анемии, непереносимости белков коровьего молока. Это обусловлено тем, что при обработке цельного молока ни один из его компонентов - белки, углеводы, витамины, минеральные соли и пр. - качественно и/или количественно не изменяют и не адаптируют к грудному молоку.
Для приготовления каш детям второго полугодия жизни используйте молочные смеси или специальное детское молоко, которое производится из высококачественного натурального коровьего молока, подвергающегося высокотемпературной обработке и обогащению витаминами А и С.
Производители могут вводить в детское молоко лактулозу, которая способствует размножению молочнокислых бактерий и стимуляции работы кишечника.
Цельное детское молоко самостоятельно, в чистом виде, можно использовать с 12 месяцев.
При введении всех продуктов и блюд прикорма обязательно сохраняйте исключительно грудное молоко или смесь в утреннее и вечернее кормления.
Физическое развитие ребенка
(сколько должен весить малыш к концу десятого месяца жизни?)

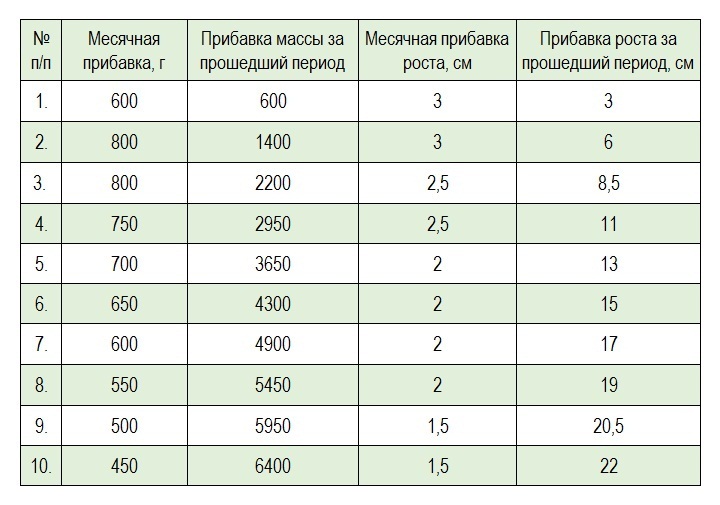
Прибавка массы тела и роста на 10-м месяце жизни ребенка
Если Ваш малыш прибавлял в соответствии с данными талицы, то за девятый месяц он должен прибавить в весе 450 г и вырасти на 1,5 см:
|
Месяц |
Прибавка массы за месяц, г |
Прибавка роста за месяц, см |
1. |
600 |
3 |
|
2. |
800 |
3 |
|
3. |
800 |
2,5 |
4. |
750 |
2,5 |
5. |
700 |
2 |
6. |
650 |
2 |
7. |
600 |
2 |
8. |
550 |
2 |
9. |
500 |
1,5 |
10. |
450 |
1,5 |
Пример: малыш родился с массой 3300 г и длиной тела: 51 см.В один месяц жизни он должен прибавить 600 г и весить: 3900 г, а его рост должен составлять 54 см (+3 см).В два месяца жизни он должен весить 4700 г (+800 г), а его рост должен составлять 57 см (+3 см).В три месяца он должен весить 5500 г (+800), а его рост должен составлять 59,5 см (+2,5 см) и т.д.
Для более точной оценки соответствия массы и длины тела ребенка его возрасту существуют специальные центильные таблицы.
Кроме того, важное значение имеет соотношение окружности головы и груди у ребенка. Окружность головы у новорожденного превышает окружность груди на 1-2 см. Выравнивание окружности головы с окружностью грудной клетки наступает у девочек и мальчиков на третьем месяце жизни. Увеличение разницы, особенно стойкое, заставляет заподозрить наличие гидроцефалии и другой патологии.
Примечание: Для более точной оценки физического развития ребенка, с учетом срока гестации (малыш может родиться недоношенным), антропометрических показателей при рождении Вы можете обратиться к автору статьи.
Нервно-психическое развитие ребенка на десятом месяце жизни
(как оценить развитие?)

- Эмоции и социальное поведение: действует рядом с ребенком или одной игрушкой с ним.
- Движения руки и действия с предметами: самостоятельно и по просьбе взрослого выполняет разученные с игрушками действия: вынимает, вкладывает, открывает, закрывает, катает и др.
- Движения общие: идет вперед с поддержкой за обе руки.
- Понимание речи: по просьбе "дай" находит и дает знакомые предметы, по просьбе взрослого выполняет более сложные разученные действия и движения ("догоню-догоню", "сорока-ворона").
- Речь активная: подражая взрослому, повторяет за ним новые слоги, которых нет в лепете.
Врачебные осмотры
(какие специалисты должны осмотреть малыша за десять месяцев жизни?)

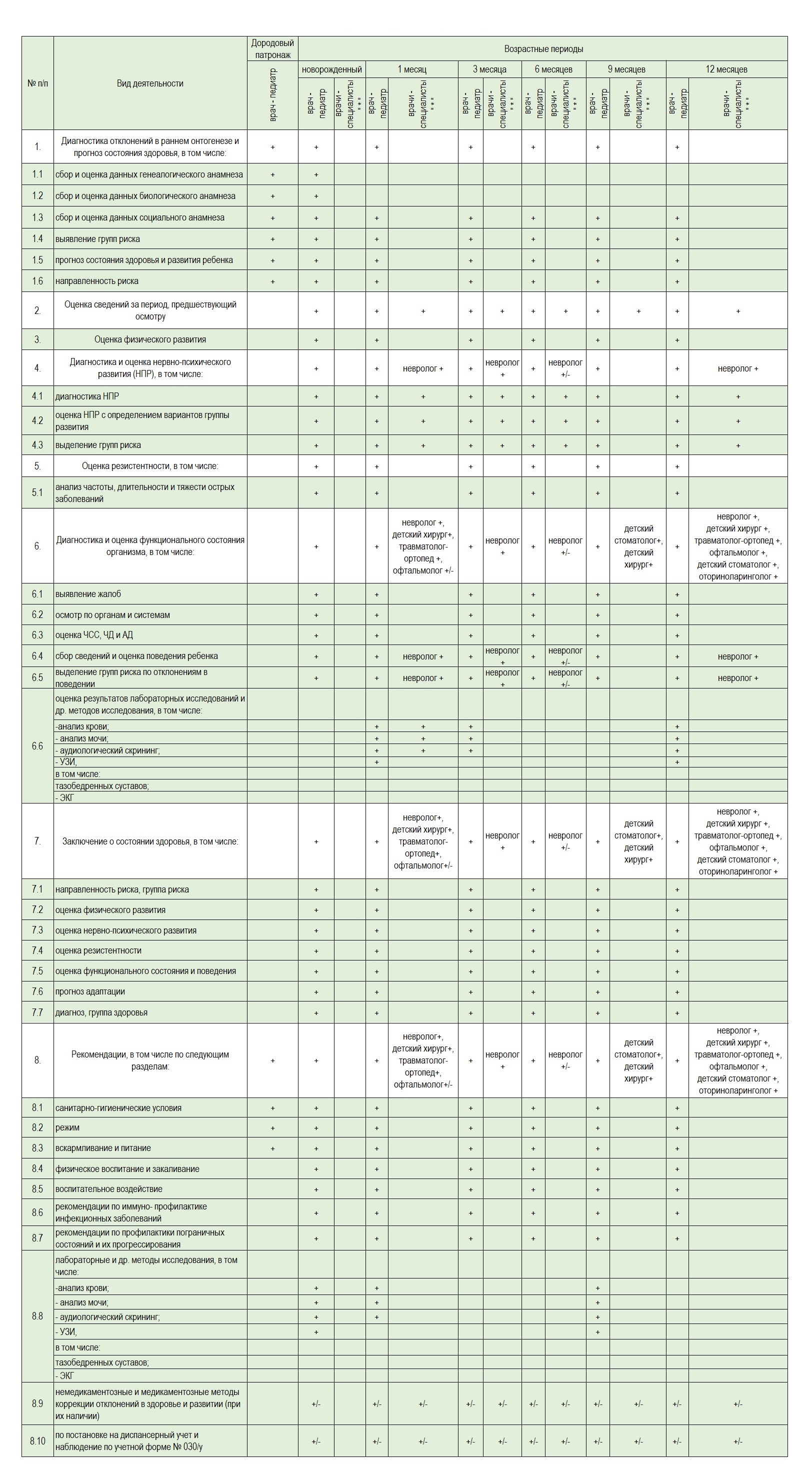
Если малыш был обследован в соответствии с действующей схемой осмотров и обследований (см таблицу) , то следующее обследование он должен пройти в 12 месяцев жизни:
Схема обследования ребенка первого года жизни
|
№ п/п |
Вид деятельности |
Дородовый патронаж беременной |
Возрастные периоды |
|||||||||||
|
новорожденный |
1 месяц |
3 месяца |
6 месяцев |
9 месяцев |
12 месяцев |
|||||||||
|
врач-педиатр |
врач- педиатр |
врачи- спец. «*» |
врач- педиатр |
врачи- спец. «*» |
врач- педиатр |
врачи- спец. «*» |
врач- педиатр |
врачи- спец. «*» |
врач- педиатр |
врачи- спец. «*» |
врач- педиатр |
врачи- спец. «*» |
||
|
1. |
Диагностика отклонений в раннем онтогенезе и прогноз состояния здоровья, в том числе: |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
1.1. |
cбор и оценка данных генеалогического анамнеза |
+ |
+ |
|||||||||||
|
1.2. |
cбор и оценка данных биологического анамнеза |
+ |
+ |
|||||||||||
|
1.3. |
cбор и оценка данных социального анамнеза |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
1.4. |
выявление групп риска |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
1.5. |
прогноз состояния здоровья и развития ребенка |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
1.6. |
направленность риска |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
2. |
Оценка сведений за период, предшествующий осмотру |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||
|
3. |
Оценка физического развития |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
4. |
Диагностика и оценка нервно-психического развития (НПР), в том числе: |
+ |
+ |
невролог + |
+ |
невролог + |
+ |
невролог +/- |
+ |
+ |
невролог + |
|||
|
4.1. |
диагностика НПР |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|||
|
4.2. |
оценка НПР с определением вариантов группы развития |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|||
|
4.3. |
выделение групп риска |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|||
|
5. |
Оценка резистентности, в том числе: |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
5.1. |
анализ частоты, длитель- ности и тяжести острых заболеваний |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
6. |
Диагностика и оценка функционального состояния организма, в том числе: |
+ |
+ |
невролог +, детский хирург+, травматолог-орто- пед +, офтальмолог +/- |
+ |
невролог +, |
+ |
невролог +/- |
+ |
детский стома- толог+, детский хирург+ |
+ |
невролог +, детский хирург +, травматолог-ортопед +, офтальмолог +, детский стоматолог +, оторинола- ринголог + |
||
|
6.1. |
выявление жалоб |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
6.2. |
осмотр по органам и системам |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
6.3. |
оценка ЧСС, ЧД и АД |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
6.4. |
сбор сведений и оценка поведения ребенка |
+ |
+ |
невролог + |
+ |
невролог + |
+ |
невролог +/- |
+ |
+ |
невролог + |
|||
|
6.5. |
выделение групп риска по отклонениям в поведении |
+ |
+ |
невролог + |
+ |
невролог + |
+ |
невролог +/- |
+ |
+ |
невролог + |
|||
|
6.6. |
оценка результатов лабораторных исследований и др. методов исследования, в том числе: -анализ крови; - анализ мочи; - аудиологический скрининг; - УЗИ, в том числе: тазобедренных суставов; - ЭКГ |
+ + + + |
+ + + |
+ + + |
+ + + + |
|||||||||
|
7. |
Заключение о состоянии здоровья, в том числе: |
+ |
+ |
невролог+, детский хирург+, травматолог-ортопед+, офтальмолог+/- |
+ |
невролог +, |
+ |
невролог +/- |
+ |
детский стома- толог+, детский хирург+ |
+ |
невролог +, детский хирург +, травматолог-ортопед +, офтальмолог +, детский стоматолог +, оторинола- ринголог + |
||
|
7.1. |
направленность риска, группа риска |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
7.2. |
оценка физического развития |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
7.3. |
оценка нервно-психического развития |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
7.4. |
оценка резистентности |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
7.5. |
оценка функционального состояния и поведения |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
7.6. |
прогноз адаптации |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
7.7. |
диагноз, группа здоровья |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
8. |
Рекомендации, в том числе по следующим разделам: |
+ |
+ |
+ |
невролог+, детский хирург+, травматолог-ортопед+, офтальмолог+/- |
+ |
невролог +, |
+ |
невролог +/- |
+ |
детский стоматолог+, детский хирург+ |
+ |
невролог +, детский хирург +, травматолог-ортопед +, офтальмолог +, детский стоматолог +, оторинола- ринголог + |
|
|
8.1. |
санитарно-гигиенические условия |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
8.2. |
режим |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
8.3. |
вскармливание и питание |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
8.4. |
физическое воспитание и закаливание |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
8.5. |
воспитательное воздействие |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
8.6. |
рекомендации по иммуно- профилактике инфекционных заболеваний |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
8.7. |
рекомендации по профилак- тики пограничных состояний и их прогрессирования |
+ |
+ |
+ |
+ |
+ |
+ |
|||||||
|
8.8. |
лабораторные и др. методы исследования, в том числе: -анализ крови; - анализ мочи; - аудиологический скрининг; - УЗИ, в том числе: тазобедренных суставов; - ЭКГ |
+ + + + |
+ + + |
+ + + + |
||||||||||
|
8.9. |
немедикаментозные и медикаментозные методы коррекции отклонений в здоровье и развитии (при их наличии) |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
||
|
8.10. |
по постановке на диспансерный учет и наблюдение по учетной форме № 030/у |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
+/- |
||
- Примечания:
- Знак « + » обозначает необходимость проведения соответствующего вида деятельности в определенный возрастной период.
- Знак «+/-» обозначает возможность проведения соответствующего вида деятельности только при наличии медицинскихпоказаний в определенный возрастной период.
- Знак « * » обозначает возможность проведения консультаций ребенка врачами – специалистами, не указанными в данном стандарте, при наличии медицинских показаний и с учетом состояния здоровья ребенка
Вакцинация
(какие прививки должен получить малыш за десять месяцев жизни?)
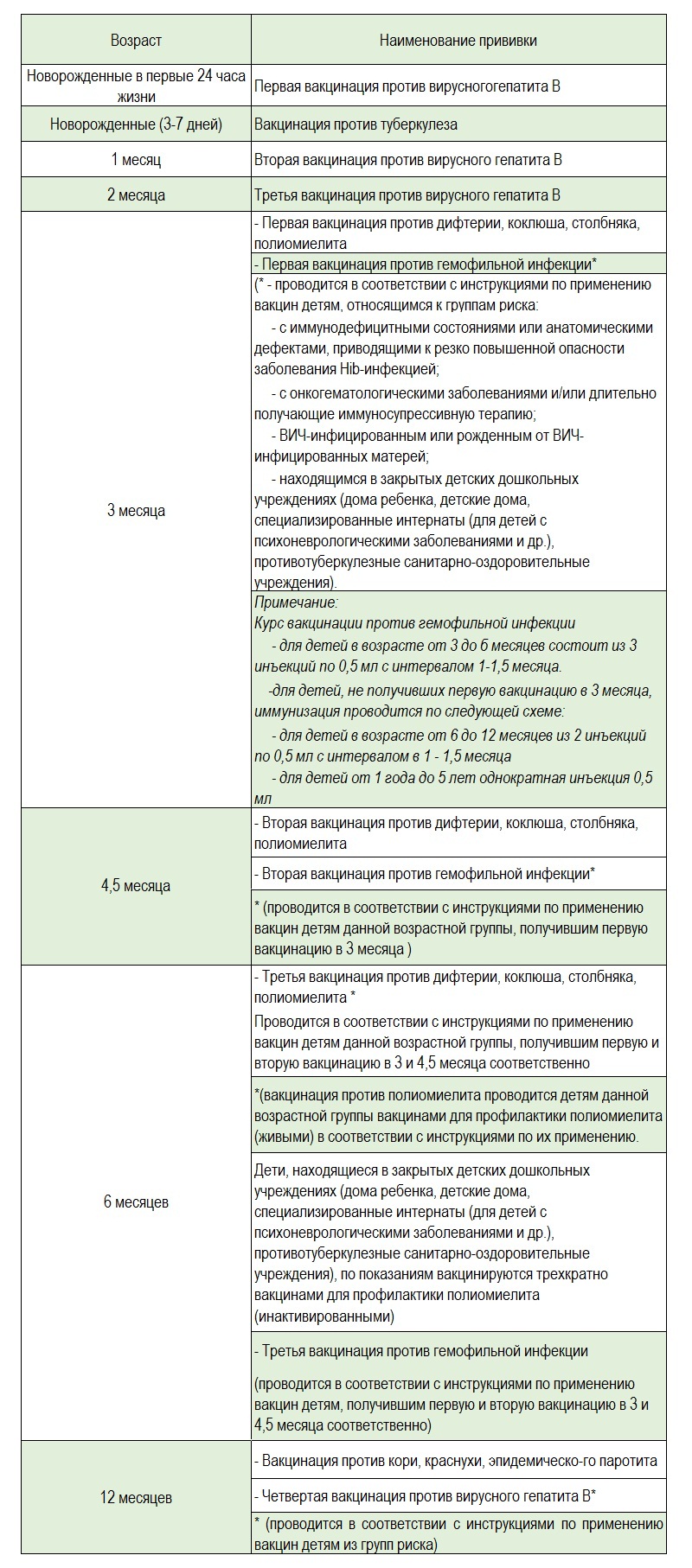
Если малыш был привит в соответствии с действующей схемой (см таблицу), то следующая вакцинация (после 6 месяцев) начинается в 12 месяцев жизни:
|
Возраст |
Наименование прививки |
|
Новорожденные в первые 24 часа жизни |
|
|
Новорожденные (3-7 дней) |
Вакцинация против туберкулеза |
|
1 месяц |
Вторая вакцинация против вирусного гепатита В |
|
2 месяца |
Третья вакцинация против вирусного гепатита В |
|
3 месяца |
- Первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита - Первая вакцинация против гемофильной инфекции* (* - проводится в соответствии с инструкциями по применению вакцин детям, относящимся к группам риска: с иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания Hib-инфекцией; с онкогематологическими заболеваниями и/или длительно получающие иммуносупрессивную терапию; ВИЧ-инфицированным или рожденным от ВИЧ-инфицированных матерей; находящимся в закрытых детских дошкольных учреждениях (дома ребенка, детские дома, специализированные интернаты (для детей с психоневрологическими заболеваниями и др.), противотуберкулезные санитарно-оздоровительные учреждения). Примечание: Курс вакцинации против гемофильной инфекции 'для детей в возрасте от 3 до б месяцев состоит из 3 инъекций по 0,5 мл с интервалом 1-1,5 месяца.
|
|
4,5 месяца |
- Вторая вакцинация против дифтерии, коклюша, столбняка, полиомиелита - Вторая вакцинация против гемофильной инфекции* * (проводится в соответствии с инструкциями по применению вакцин детям данной возрастной группы, получившим первую вакцинацию в 3 месяца ) |
|
6 месяцев |
- Третья вакцинация против дифтерии, коклюша, столбняка, полиомиелита * проводится в соответствии с инструкциями по применению вакцин детям данной возрастной группы, получившим первую и вторую вакцинацию в 3 и 4,5 месяца соответственно *(вакцинация против полиомиелита проводится детям данной возрастной группы вакцинами для профилактики полиомиелита (живыми) в соответствии с инструкциями по их применению. Дети, находящиеся в закрытых детских дошкольных учреждениях (дома ребенка, детские дома, специализированные интернаты (для детей с психоневрологическими заболеваниями и др.), противотуберкулезные санитарно-оздоровительные учреждения), по показаниям вакцинируются трехкратно вакцинами для профилактики полиомиелита (инактивированными) - Третья вакцинация против гемофильной инфекции (проводится в соответствии с инструкциями по применению вакцин детям, получившим первую и вторую вакцинацию в 3 и 4,5 месяца соответственно) |
смотреть полную схему вакцинации
- Примечание:
- Иммунизация в рамках национального календаря профилактических прививок проводится медицинскими иммунобиологическими препаратами, зарегистрированными в соответствии с законодательством Российской Федерации, согласно инструкциям по применению.
- При нарушении сроков иммунизации ее проводят по предусмотренным национальным календарем профилактических прививок схемам и в соответствии с инструкциями по применению препаратов. Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела.
- Иммунизация детей, рожденных ВИЧ-инфицированными матерями, осуществляется в рамках национального календаря профилактических прививок в соответствии с инструкциями по применению вакцин и анатоксинов. При иммунизации таких детей учитываются: ВИЧ-статус ребенка, вид вакцины, показатели иммунного статуса, возраст ребенка, сопутствующие заболевания.
- Иммунизация детей, рожденных ВИЧ-инфицированными матерями и получавших трехэтапную химиопрофилактику передачи ВИЧ от матери ребенку (во время беременности, родов и в периоде новорожденноеTM), проводится в родильном доме вакцинами для профилактики туберкулеза (для щадящей первичной иммунизации). У детей с ВИЧ-инфекцией, а также при обнаружении у детей нуклеиновых кислот ВИЧ молекулярными методами вакцинация против туберкулеза не проводится.
- Детям, рожденным ВИЧ-инфицированными матерями, иммунизация против полиомиелита проводится инактивированной вакциной независимо от их ВИЧ-статуса.
- Иммунизация живыми вакцинами в рамках национального календаря профилактических прививок (за исключением вакцин для профилактики туберкулеза) проводится ВИЧ-инфицированным детям с 1-й и 2-й иммунными категориями (отсутствие или умеренный иммунодефицит).
- При исключении диагноза "ВИЧ-инфекция" детям, рожденным ВИЧ-инфицированными матерями, проводят иммунизацию живыми вакцинами без предварительного иммунологического обследования.
- Анатоксины, убитые и рекомбинантные вакцины в рамках национального календаря профилактических прививок вводят всем детям, рожденным ВИЧ-инфицированными матерями. ВИЧ-инфицированным детям указанные препараты вводятся при отсутствии выраженного и тяжелого иммунодефицита.
- При проведении иммунизации против гепатита В детей первого года жизни, против гриппа детей с 6-месячного возраста и учащихся 1-11 классов школ используются вакцины без ртутьсодержащих консервантов.

 Разработано "Союзом женщин - врачей России"
Разработано "Союзом женщин - врачей России"